Ictus cognitivos relacionados con las arterias del polígono de Willis
SÍNDROMES HEMISFÉRICOS IZQUIERDOS – ARTERIA CEREBRAL MEDIA IZQUIERDA y ARTERIA CEREBRAL ANTERIOR.
En los infartos agudos de la arteria cerebral media izquierda (ACMi) se produce el mismo tipo de afasia, ya sea por una afectación global de todo el territorio, de la división anterosuperior, de las arterias lenticuloestriadas o una lesión doble sobre las áreas de Broca y Wernicke: severa, no-fluente, global, con alteración variable de la comprensión. En los primeros días es habitual un período en el que no se produce lenguaje, e incluso de mutismo, sin intención comunicativa alguna. El mutismo es más frecuente en pacientes jóvenes; los pacientes mayores pueden producir una jerga incomprensible a volumen bajo (bisbiseo). Los infartos más pequeños producen una afasia tipo Broca. Las lesiones en regiones superiores o mediales al área de Broca pueden provocar una afasia de tipo transcortical con ecolalia o reducción del habla espontánea. Se produce un cuadro clínico similar como resultado del infarto de la arteria cerebral anterior (ACA), cuyo infarto bilateral provoca mutismo (ver Figura 1 jpg).
La afasia secundaria a infartos subcorticales es una afasia no-fluente, con peor rendimiento en lenguaje espontáneo que en la denominación o la respuesta, un habla disártrica e hipofónica con afectación de la comprensión.
Si está implicada la rama inferior de la ACMi, el síntoma principal será una afasia fluente. Si el infarto es amplio el resultado será una jergafasia con un grave trastorno de la comprensión, incluso de palabras aisladas. El paciente puede no ser consciente del defecto o negarlo, mostrando irritación, entonación agresiva o, más raramente, un trastorno delirante de persecución. Los pacientes con lesiones más pequeñas pueden presentar una jerga semántica con un defecto de comprensión léxico-semántico. Además, pueden mostrar una desproporcionada dificultad en la repetición o mostrar como único síntoma problemas en la denominación o para encontrar la palabra correcta, en ocasiones para categorías semánticas específicas.
La apraxia bucofacial es un hallazgo frecuente en los primeros días en los pacientes con afasia no-fluente. La agrafia pura y la acalculia pura pueden ser los únicos síntomas de los infartos que afectan al segundo giro frontal y al giro angular respectivamente.
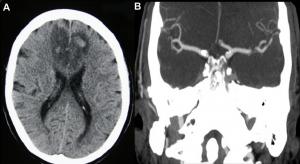
Figura 1. Varón de 78 años con antecedentes de fibrilación auricular paroxística no anticoagulada, que acude a urgencias por cuadro brusco de cese del habla, inestabilidad, pérdida de fuerza alternante transitoria en ambos hemicuerpos, disminución del nivel de conciencia, e hipotensión. A las 24 horas presentaba buen nivel de conciencia, indiferencia hacia el entorno, ausencia de movimientos espontáneos, rigidez y bradicinesia generalizadas, leve temblor de reposo en miembro superior derecho, e incapacidad para la bipedestación, sin paresia franca en extremidades. Dado el cuadro de mutismo acinético, se instauró tratamiento empírico con levodopa, con mejoría del estado de alerta, reinstauración del habla, disminución de la bradicinesia y la rigidez, y desaparición del temblor. A: TC craneal: Ictus frontal bilateral. B: Angio TC craneal: Segmento A1 hipoplásico en el lado derecho, y oclusión de aspecto embólico en segmento A1 precomunicante izquierdo, el cual se encargaba de la irrigación de ambos hemisferios, por la variante anatómica.
SÍNDROMES HEMISFÉRICOS DERECHOS – ARTERIA CEREBRAL MEDIA DERECHA
La negligencia supone un fallo en atender a un estímulo de forma que la respuesta al mismo, ya sea orientarse a él o actuar sobre él, está alterada o ausente; especialmente la negligencia espacial, es un fallo de la atención. Existe un defecto en la alerta, en la atención sostenida, en la activación motora y preparación para la respuesta. La negligencia es la disfunción cognitiva más habitual en los ictus hemisféricos derechos. Se detecta casi en el 25% de los pacientes con un ictus agudo. Es mucho más frecuente tras una lesión hemisférica derecha que tras lesiones izquierdas. Los pacientes con lesiones hemisféricas derechas presentan un trastorno en la atención espacial en ambos hemiespacios, que puede compensarse parcialmente en el lado derecho por el hemisferio izquierdo.
La negligencia puede estar presente en una o más modalidades sensoriales, puede alterar la atención al estímulo presentado en el hemiespacio negligente o la exploración del hemiespacio mediante movimientos oculares o de las extremidades. Puede existir también negligencia hacia las representaciones mentales del lado izquierdo y sus imágenes. La falta de preocupación (anosodiaforia) y la anosognosia hacia los síntomas izquierdos son también manifestaciones clínicas de la negligencia.
La forma más sencilla de evaluar al paciente es observarlo, ya que en ocasiones su conducta revela su trastorno: no explora visualmente el lado izquierdo, dirige la mirada siempre a la derecha… Se han propuesto diversos test para evaluar la negligencia, como el test de cancelación o de bisección de líneas o mediante el dibujo y la búsqueda de la extinción de estímulos simultáneos visuales, auditivos, táctiles o motores.
Mientras que la mayor parte de los trastornos neuropsicológicos son relativamente estables en un momento determinado, la negligencia es un fenómeno dinámico. El rendimiento en los test de negligencia puede variar por diversos factores distractores, por la modalidad perceptiva y la dificultad del estímulo, etc. Un mismo test realizado en el mismo paciente en dos momentos diferentes del mismo día puede mostrar fluctuaciones en la negligencia visual tras un ictus.
Los primeros casos descritos en la literatura se referían a lesiones en el lóbulo parietal, por lo que se pensó en la negligencia como parte del síndrome parietal. Posteriormente con el desarrollo de las técnicas de neuroimagen surgieron casos de negligencia en lesiones frontales, de la circunvolución cingular, del estriado o del tálamo. En general, la negligencia es más grave cuando se asocia a lesiones parietales. Estudios realizados con PET demuestran que la atención espacial depende de una red extensa, que incluye el cíngulo, el córtex frontal y parietal y diversas estructuras subcorticales.
SÍNDROMES DE LA ARTERIA CEREBRAL POSTERIOR
La agnosia de los colores y la agnosia visual asociativa son las alteraciones más características de los infartos de la arteria cerebral posterior (ACP).
Los pacientes con infartos de la arteria cerebral posterior presentan dos tipos de trastornos de la lectura: alexia hemianóptica (dificultad para leer la parte de la palabra del lado con hemianopsia) y la alexia pura o alexia sin agrafia. La alexia pura es una forma visual de la alexia por lesión de la ACP izquierda. La lectura en estos pacientes es muy lenta, ya que tienen que ir identificando y, en algunos casos nombrando, cada una de las letras que componen la palabra. Al estar lesionado el hemisferio izquierdo, los pacientes tiene que leer por medio del hemisferio derecho que, al no disponer de representaciones ortográficas, tiene que transmitir la información de cada letra al hemisferio izquierdo para su procesamiento a través del cuerpo calloso.
Los pacientes con infartos de la ACP derecha muestran desorientación en entornos conocidos, con incapacidad para orientarse en el espacio o para el reconocimiento de lugares. También puede aparecer agnosia facial, aunque ésta es más frecuente en los infartos bilaterales.
Los infartos bilaterales también pueden provocar agnosia visual aperceptiva o ceguera cortical. En la agnosia visual aperceptiva el paciente es incapaz de acceder a la estructuración perceptiva de las sensaciones visuales; existe una incapacidad para dibujar un objeto o su imagen, emparejar objetos o imágenes. El paciente es consciente de su dificultad y miran con perplejidad lo que se les pide reconocer, lo intentan identificar y describen ciertas partes y detalles, sobre todo morfológicos, del objeto. La ceguera cortical, designa la abolición de la visión en relación con una destrucción del córtex visual occipital y, más generalmente, las conexiones geniculocalcarinas o radiaciones ópticas. Son habituales la negación (incluso de la ceguera, síndrome de Anton) y la confabulación. Hay que diferenciar este trastorno de la doble hemianopsia, que respeta la visión macular y, por lo tanto, la visión central; en la que el enfermo “ve a través de un cañón de fusil” (esta situación puede preceder o seguir a una ceguera cortical).
Los ictus parieto-occipitales (habitualmente por infartos limítrofes de ACM/ACP o por hemorragias lobares) pueden provocar formas completas o parciales del síndrome de Balint, que cursa con simultanagnosia (defecto en la integración de escenas visuales complejas), desorientación espacial, diversas alteraciones oculomotoras (alteraciones en la fijación, en la iniciación de movimientos sacádicos y en su precisión, así como en los movimientos oculares lentos de seguimiento), ataxia óptica (alteración oculomotora secundaria a la "incapacidad para orientarse y localizar correctamente en el espacio los objetos que ha visto) y alteración en la percepción de profundidad (consecuencia de la pérdida de percepción topográfica y fallo en la percepción de la distancia). A primera vista estos pacientes parecen ciegos, porque no miran al estímulo de interés o a la persona con la que están hablando. Una vez que fijan la mirada, pierden la fijación un tiempo después, incluso aunque el objetivo permanezca inmóvil.
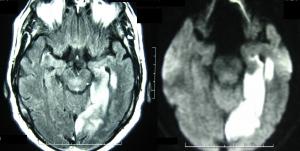
Amnesia. Cerca del 25% de los infartos en el territorio de la ACP presentan graves déficit mnésicos, fundamentalmente cuando existe afectación temporal mesial. El daño hipocampal aislado no parece ser suficiente para provocar una amnesia permanente, se cree que deben existir lesiones asociadas en el córtex perirrinal y entorrinal, en el istmo colateral y en la circunvolución parahipocampal. Investigaciones llevadas a cabo recientemente indican que el daño sobre el hipocampo y sus proyecciones provoca un déficit en la memoria de evocación, mientras que el daño en otras regiones, como el córtex prorrinal, dificulta el reconocimiento basado en juicios de familiaridad. Los defectos mnésicos pueden aparecer tras un infarto uni o bilateral, pero son más frecuentes cuando la lesión es izquierda o bilateral (ver Figura 2 jpg). Los infartos del lado izquierdo habitualmente provocan una amnesia predominantemente verbal, a menudo asociada a agnosia del objeto y agnosia pura de los colores, mientras que las lesiones derechas pueden alterar la memoria visuoespacial, así como la memoria de caras o lugares. No es infrecuente observar un defecto mnésico global (verbal y visuoespacial) secundario a infartos unilaterales localizados en el lóbulo temporal mesial. También se han descrito déficit en el aprendizaje visual tras lesiones bilaterales.
La amnesia temporal medial es un trastorno de la memoria declarativa, que afecta especialmente a la memoria episódica. La codificación y la consolidación de nuevos acontecimientos, nombres y conceptos es defectuosa, mientras que la recuperación de los datos previamente aprendidos es correcta. La memoria de trabajo y procedimental no está afectada. La mayor parte de los pacientes son conscientes de este déficit. La confabulación es rara, a pesar del daño concomitante del tálamo medial, que hipotéticamente causaría un desaferentización fronto-cingular.
Síndrome de Kluver-Bucy. Este síndrome consiste en Agnosia visual, hiperoralidad, placidez, distraibilidad fácil, problemas severos de memoria, hipersexualidad. Se ha relacionado con infartos bitemporales.
Figura 2: RM craneal que revela ictus isquémico que afecta a región del hipocampo izquierdo en territorio de la ACP que cursó con amnesia aguda en un varón de 67 años.
BIBLIOGRAFÍA
- Ferro JM (2001). Hyperacute Cognitive Stroke Syndromes. J Neurol. 248: 841-849.
- Fure B, Bruun Wyller T, Engedal K, Thommessen B (2006). Cognitive Impairments in Acute Lacunar Stroke. Acta Neurol Scand. 114: 17-22.
- Hermann DM, Siccoli M, Brugger P, Wachter K, Mathis J, Achermann P, Bassetti CL (2007). Evolution of Neurological, Neuropsychological and Sleep-Wake Disturbances After Paramedian Thalamic Stroke. Stroke. 39: 62-68.
- Hoffman M, Schmitt F, Bromley E (2009). Comprehensive Cognitive Neurological Assessment in Stroke. Acta Neurol Scand. 119: 162-171.
- Lesniak M, Bak T, Czepiel W, Seniow J, Czlonkowska A. Frequency and Prognostic Value of Cognitive Disorders in Stroke Patients (2008). Dement Geriatr Cogn Disord. 26: 356-363.
- Nys GMS, van Zandvoort MJE, de Kort PLM, Jansen BPW, de Haan EHF, Kappelle LJ (2007). Cognitive Disorders in Acute Stroke: Prevalence and Clinical Determinants. Cerebrovasc Dis. 23: 408-426.
- Nys, GMS, van Zandvoort MJE, de Kort PLM, van der Worp HB, Jansen BPW, Algra A, de Haan EHF, Kappelle LJ (2005). The prognostic value of domain-specific cognitive abilities in acute first-ever stroke. Neurology. 64: 821-827.
- Paulus KS, Magnano I, Conti M, Galistu P, D’Onofrio M, Satta W, Aiello I (2004). Pure Post-stroke Cerebellar Cognitive Affective Syndrome: a case report. Neurol Sci. 25: 220-224.
- Peña Casanova J (Ed.). (2007). Neurología de la conducta y Neuropsicología. Madrid: Panamericana.
- Schamahmann JD, Sherman JC (1998). The Cerebellar Cognitive Affective Syndrome. Brain. 121: 561-579.
- Zinn S, Bosworth HB, Hoenig HM, Swartzwelder HS (2007). Executive function deficits in acute stroke. Arch Phys Med Rehabil . 88:173-80.
- 48789 lecturas